Jednou z nejčastějších nemocí současnosti jeosteochondróza bederní páteře. Muži i ženy se s tímto onemocněním stejně často obracejí na lékaře.
Každý z nás alespoň jednou v životě zažil bolest v kříži, křížové kosti nebo dolních končetinách. Tento typ bolesti často nevědomky nazýváme „skřípnutý nerv v dolní části zad".
Příčiny bederní osteochondrózy
Podle výzkumů lékařů a vědců je hlavní příčinou osteochondrózy bederní páteře vzpřímené držení těla. Ne všichni lidé však trpí osteochondrózou. Provokující faktory, které urychlují vývoj onemocnění, jsou: metabolické poruchy, fyzická nečinnost, zranění, nadváha, nesprávné zvedání závaží.
Zdrojem bolesti při osteochondróze jsou sevřené nervové kořeny, ke kterým dochází po protruzi meziobratlové ploténky a zúžení meziobratlové mezery. Tato odchylka se tvoří, když se výživa zhoršuje, přirozené procesy výměny kyslíku a lymfy v tkáních meziobratlových plotének jsou narušeny. V důsledku toho se snižuje schopnost meziobratlových plotének tlumit nárazy a nucleus pulposus ploténky se postupně snižuje a vysychá.
Z anatomického hlediska je bederní osteochondróza procesem přeměny chrupavky na kosti, jehož výsledkem je nadměrný tlak na nervové kořeny, které vybíhají z míchy. Tato změna způsobuje bolest. K přerůstání kostní tkáně dochází v důsledku zhoršení výživy meziobratlových plotének, ztrátě tekutin a poruchám struktury a fungování.
Když se výstupek meziobratlové ploténky během vývoje osteochondrózy bederní páteře stává závažnějším, vyvolává vývoj bederního výběžku a výhřezu bederního disku v důsledku prasknutí vazivového prstence.
Bolestivý syndrom se tvoří v důsledku sevření míšního nervu při bederní osteochondróze a nazývá se lumboischialgie. Tento příznak je doprovázen necitlivostí dolních končetin. Podle charakteru a lokalizace bolesti lze onemocnění rozdělit na ischias a lumbago. Zánět nervu v důsledku jeho skřípnutí se nazývá radikulitida. Metody léčby radikulitidy pomocí léků proti bolesti jsou ve skutečnosti pouze odstraněním příznaků a jsou neúčinné, protože taková léčba neovlivňuje skutečnou příčinu onemocnění, a to degenerativní procesy v meziobratlových ploténkách. Chcete-li odstranit bolest a přijmout preventivní opatření k prevenci komplikací, musíte podstoupit komplexní léčebný kurz, abyste aktivovali procesy obnovy v tkáních disků, normalizovali výšku a fyziologické parametry meziobratlových disků.
Příznaky osteochondrózy bederní páteře
Jedním z příznaků osteochondrózy je stlačení kořenů míšního nervu vyčnívajícím nucleus pulposus meziobratlové ploténky. K této kompresi dochází v epidurálním prostoru, který je jakousi nádobou pro míšní kořeny. Osteochondróza bederní páteře se projevuje následujícími příznaky, které odpovídají stlačenému kořenu:
- L1 a L2 – ztráta citlivosti v oblasti „jezdeckých kalhot", konkrétně v oblasti třísel a vnitřní strany stehen. Bolest se může objevit v obou nohách najednou, pokud je bederní osteochondróza komplikována vývojem kýly.
- L5 – vystřelující bolest, snížená citlivost v kříži a citlivost palce, dále snížená schopnost flexe prstu.
- S1 – vystřelující bolest, snížená citlivost bérce a vnější strany stehna, bolest chodidla od malíčku ke čtvrtému prstu. Často, když je tento kořen poškozen, dochází ke ztrátě Achillových a plantárních reflexů.
- Poškození tepny Deproge-Gotteron - při chronickém průběhu osteochondrózy může dojít k paralýze bérce a hýždí, citlivost může vymizet v anogenitální oblasti.
- Současné poškození kořenů L5, S a Deproge-Gotteronovy tepny způsobuje syndrom „paralyzujícího ischias", ztrátu pánevních a motorických funkcí.
Osteochondróza bederní páteře může způsobit výčnělky a kýly v důsledku významného zatížení této části páteře. Právě tyto komplikace se vyvíjejí velmi rychle, proto je velmi důležité je včas léčit. Neodkládejte návštěvu vertebrologa, podrobte se úplnému vyšetření a vyhledejte kvalifikovanou pomoc při prvních příznacích bederní osteochondrózy.
Komplikace osteochondrózy bederní páteře
Kompresně-vaskulární ischemie může být považována za komplikaci bederní osteochondrózy. Tato patologie se vyvíjí v důsledku zhoršeného přívodu krve do míchy, snížení meziobratlových otvorů pro cévy a tepny a také zúžení periferních struktur obratlů. Důvodem rozvoje této patologie je zploštění plotének, nadměrná pohyblivost páteře, oslabené vazy, tvorba osteofytů a neoatróza. K trvalému poranění a tlaku na skřípnutou cévu nebo tepnu dochází v důsledku jakéhokoli pohybu páteře, který ovlivňuje poškozenou oblast. Kromě toho se může vyvinout reflexní zúžení cévy, která prochází sevřeným otvorem kanálu. Tento efekt se nazývá „úzká postel".
Vertebrologové identifikují další závažnou komplikaci osteochondrózy bederní páteře. Kompresivní myelopatie je porucha míchy, ke které dochází v důsledku zúžení míšního kanálu. V závislosti na umístění se příznaky a závažnost patologie mohou lišit. Nejčastěji je průběh onemocnění charakterizován epizodicitou - po záchvatu nastává období remise.
Lumbální osteochondróza může být komplikována herniací ploténky TXII-L1, která vyvíjí tlak a vyvolává poškození segmentů S1-S2, L2-L-4 míchy. Pacient s touto komplikací pociťuje bolest v dolní části zad, bérce, zadní straně stehna a také slabost v nohách. Hýžďové a lýtkové svaly se postupně stávají hypotonickými a hypotrofickými, vypadávají Achillovy a plantární reflexy a tvoří se parézy chodidla. Zadní a vnější povrchy chodidla a bérce se vyznačují sníženou citlivostí nebo její úplnou absencí.
Pokud dojde k výhřezu ploténky LI-II, při které se zvyšuje nadměrný tlak na kostrčový segment S3, osteochondróza bederní páteře má následující příznaky: narušení pánevních orgánů, fekální a močová inkontinence, zácpa, ztráta nebo snížení citlivosti anogenitální oblast, vznik proleženin, anální prolapsový reflex.
„Syndrom Cauda equina" se vyvíjí, když jsou nervové kořeny stlačeny od prvního bederního obratle a níže. Zkušený vertebrolog poznamenává, že tento syndrom se nejčastěji rozvíjí u pacientů s vrozeným zúžením páteřního kanálu. „Cauda equina" je svazek nervových kořenů, který obsahuje koncové kořeny míchy od prvního segmentu dále. Název vznikl z podobnosti s koňským ocasem. Diagnóza tohoto syndromu do značné míry závisí na přítomnosti nesnesitelné bolesti radikulární povahy. Právě tato vlastnost odlišuje syndrom cauda equina od jiných komplikací, při kterých nedochází k akutní bolesti.
Syndrom cauda equina je charakterizován intenzivní bolestí v křížové kosti a dolní části zad, která vyzařuje do hýždí, anogenitální oblasti a zadní plochy stehna. V některých případech dochází k paréze, periferní paralýze a poruchám citlivosti. Těžké případy jsou charakterizovány paralýzou hýždí a obou nohou. Za charakteristický rys komplikace lze považovat asymetrii senzorických a motorických poruch.
Lumbální osteochondróza může způsobit rozvoj myelogenního syndromu „přerušované klaudikace", při kterém dochází k slabosti nohou při chůzi, častému nutkání na močení a necitlivosti v dolní části trupu. Příčinou tohoto nepohodlí je špatné prokrvení dolních částí míchy. Po odpočinku tyto pocity zmizí.
Při ischemii kořenů cauda equina dochází ke kaudogenním „přerušovaným klaudikacím" – husí kůži a mravenčení při chůzi. Postupem času se tento příznak může zvýšit a dosáhnout perinea, genitálií a třísel. Slabost nohou po krátkém odpočinku odezní.
Komprese Adamkiewiczovy tepny může nastat v důsledku neúspěšného náhlého pohybu, těžkého zvedání nebo třesu. Tato komplikace osteochondrózy bederní páteře se projevuje jako poruchy pánevních orgánů, ztráta citlivosti, vznik proleženin a atrofie svalů nohou.
Osteochondróza bederní páteře se projevuje bolestivou bolestí v kříži. Kvůli dlouhodobému pobytu v nepohodlné poloze může bolest zesílit. Po spánku nebo odpočinku v poloze na zádech bolest ustoupí nebo úplně odezní.
Výskyt stresových situací pro tělo může způsobit rozvoj akutního stavu. Nejčastěji se to děje během hypotermie, těžkých břemen a náhlých pohybů. Exacerbace je charakterizována silnou bolestí, která z bederní oblasti může jít dolů do nohou. Tělo se může nezávisle snažit snížit zátěž postižené části páteře silným napětím v dolních zádových svalech. Pacient s osteochondrózou bederní páteře se snaží najít pohodlnou polohu, ve které bolest ustoupí.
Diagnóza bederní osteochondrózy
Diagnóza osteochondrózy se provádí v několika fázích. Lékař potřebuje mluvit s pacientem, ptát se na stížnosti, zjistit povahu bolesti, kde je lokalizována, v jaké době se bolestivé pocity projevují, jejich trvání, intenzita atd. Lékař navíc zjistí, za jakých podmínek se bolest objevuje, kdy zesílí nebo odezní.
Poté vertebrolog vyšetří anamnézu, tzn. anamnéza onemocnění. Lékař určitě objasní, jak dlouho bolestivý stav trvá, co bylo příčinou bolesti a jak se cítíte v období, kdy nepříjemné pocity vymizí. Důležitým bodem je předběžná léčba, stejně jako účinnost určitých metod léčby. Kvalifikovaný lékař se pacienta určitě zeptá na životní a pracovní podmínky, rozsah pohybu, pohodu při určité zátěži, prodělaná onemocnění. Je velmi důležité zjistit, zda pacient neměl poranění páteře, zda sportoval a zda nějací nejbližší příbuzní neměli onemocnění páteře.
Dalším krokem v diagnostice bude vyšetření pacienta. Lékař bude věnovat pozornost postavení hlavy, nohou a paží vůči tělu, chůzi, způsobu držení, symetrii partií těla, stavu kůže v poškozené oblasti a pohybům pacienta. Poté se stanoví rozsah pohybu páteře a úroveň poškození. K tomu lékař vyzve pacienta, aby se předklonil, do stran, dozadu, vyzve ho, aby pohyboval různými částmi zad a zaklonil hlavu. Zdravý člověk by při tak jednoduchém testu neměl pociťovat žádné křupání nebo bolest kloubů.
Pokud pacient netrpí osteochondrózou, může dosáhnout hrudníku a ramene bradou. Pohyby hlavy v každém směru jsou asi 60 stupňů. Mezi hlavou a horní krční páteří se vytvoří úhel 45 stupňů. Vzdálenost od křížové kosti k trnovému výběžku sedmého krčního obratle se při předklonu zvětšuje o 5-7 centimetrů. Při ohýbání dozadu se tato vzdálenost zmenší o 5-6 cm. Zkušený vertebrolog se bude věnovat tomu, jak se kolenní a kyčelní klouby podílejí na ohýbání a jak se mění konfigurace páteře.
Léčba osteochondrózy bederní páteře
Lumbální osteochondróza vyžaduje komplexní, intenzivní a dlouhodobou léčbu. To platí zejména pro chronické případy s mnohočetnými intervertebrálními kýlami a výčnělky.
Efektivníléčba osteochondrózy bederní páteřese dosahuje reflexními metodami, které nezpůsobují vedlejší účinky, ale přinášejí maximální užitek. Pamatujte, že uzdravení z tak vážné nemoci nemůže přijít rychle. V každém případě bederní osteochondrózy lékař předepisuje individuální léčebný režim.
Stojí za zmínku, že manuální terapii lze použít pouze v případech, kdy páteř pacienta není poškozena výčnělky a intervertebrálními kýlami. Integrované použití těchto technik umožňuje obnovit normální mikrocirkulaci krve, odstranit přetížení, vaskulární edém, zmírnit svalové křeče, obnovit rovnováhu metabolických procesů v tkáních obratlů a meziobratlových plotének a také zlepšit výživu tkání v bederní oblasti. V důsledku toho je stimulován přirozený proces regenerace. Stojí za zmínku, že v případě bederní osteochondrózy by manuální terapie měla být zaměřena na zlepšení funkcí páteře.
Léčebné postupy bederní osteochondrózy jsou doplněny použitím bylinných přípravků, které zlepšují inervaci v těle a také obnovují rovnováhu metabolických procesů. Vertebrolog pacientům doporučí korekci výživy a aktivnější životní styl. Je důležité upravit svou tělesnou hmotnost, protože nadváha vyvíjí další tlak na spodní část zad a také zhoršuje rozvoj osteochondrózy bederní páteře.
Zkušený odborník, který léčí osteochondrózu, umožňuje pacientovi dosáhnout vážných výsledků, stejně jako vyhnout se operaci, zlepšit motorickou aktivitu, odstranit bolest v dolní části zad a komplexně zlepšit tělo, aby se zabránilo dalším exacerbacím. Akutní bolest odezní po 1-3 sezeních manuální terapie a pozitivního účinku léčby se dosáhne v průměru po 10-15 sezeních. Pamatujte, že včasné zahájení léčby je zárukou dosažení pozitivních výsledků.
Během období exacerbace bolesti v dolní části zad se pacientovi doporučuje zůstat v posteli po dobu 2-3 dnů. K rychlé úlevě od bolesti se předepisují nesteroidní protizánětlivé léky, léky proti bolesti, venotonika, diuretika, kyselina nikotinová a vitamíny skupiny B. K odlehčení páteře lze předepsat i chůzi s berlemi, suchou nebo podvodní trakci páteře. V případě potřeby jsou předepsány blokády glukokortikoidy nebo paravertebrální blokády s anestetikem.
Fyzioterapeutická léčba osteochondrózy bederní páteře může také zahrnovat elektroforézu, laserovou terapii a ultrafialové záření. Fyzikální terapie je povinnou součástí komplexního léčebného programu. Některá cvičení lze použít v akutním stadiu, ale téměř všechna cvičení se doporučuje provádět až po zmírnění bolesti. Díky pravidelnému fyzickému cvičení se obnovuje výživa tkání, zlepšuje se prokrvení a prokrvení meziobratlových plotének a postupně se obnovuje pružnost a elasticita kloubů a chrupavek. Stav pacienta se tak zlepšuje a interval mezi obdobími exacerbace se prodlužuje.
Dobrý vliv na zdraví má i lázeňská léčba. V klimatických střediscích jsou předepsány jodobromové, sirovodíkové a radonové koupele.
Chirurgické metody léčby se používají pouze v případě, že bolest pacienta nelze dlouhodobě zmírnit konzervativními metodami, s parézou svalů dolních končetin a narušením procesů přirozeného močení a defekace. Při operaci se odstraní výhřez ploténky a zpevní se segment páteře.
Prevence bederní osteochondrózy
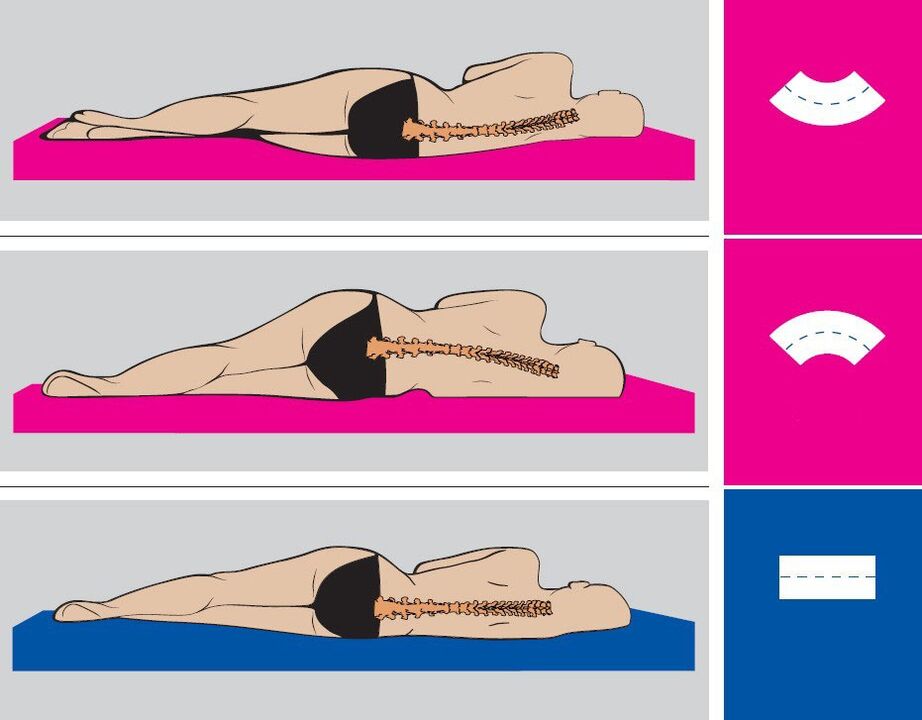
Prevence bederní osteochondrózy spočívá v dodržování jednoduchých pravidel doporučených vertebrologem. Pamatujte, že rozvoji onemocnění lze zabránit pouze pečlivým dodržováním těchto pravidel, bez ohledu na to, co:
- Udržujte spodní část zad v suchu a teple, nepřechlaďte páteř a vyhněte se průvanu.
- Nezvedejte těžké předměty ani je nepřenášejte na dlouhé vzdálenosti.
- Snažte se nedělat náhlé pohyby.
- Při práci a odpočinku udržujte správné držení těla.
- Měňte svou polohu co nejčastěji a snažte se nezůstat v jedné poloze po dlouhou dobu.
- Proveďte fyzikální terapii.
- Snažte se nezůstávat dlouho v ohnuté poloze.
- Při úklidu používejte dlouhé mopy, smeták a vysavač s dlouhou trubicí, abyste se nemuseli ohýbat.
- Správně zvedněte závaží: ohněte se s rovnými zády nebo pokrčte kolena, zvedněte tašky s rovnými zády a postavte se rovně. Ruce se zátěží držte co nejblíže k tělu.
- Pokud se potřebujete nízko ohnout, abyste něco zvedli z podlahy, například pod stolem nebo postelí, poklekněte na jedno koleno a držte záda rovná.
- Rozložte závaží rovnoměrně mezi dvě ruce.
- Posilujte hýžďové svaly, protáhněte páteř, každý den se projděte.
- Vyvažte svůj jídelníček, obohaťte svůj jídelníček o mléčné a rostlinné produkty.
- Dodržujte pitný režim – 1, 5–2 litry vody a bylinkových čajů denně.
- Zbavte se špatných návyků - alkohol, kouření, drogy.



















